
La Psoriasis
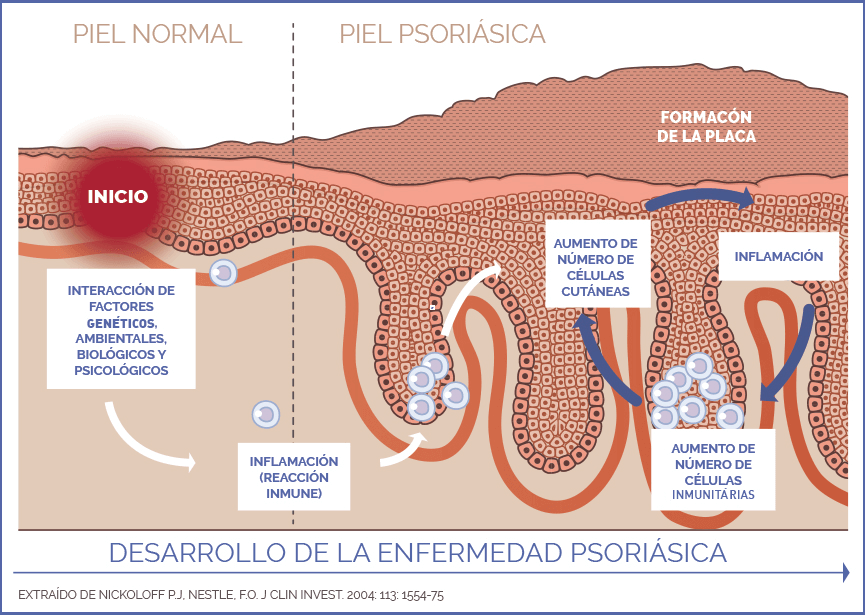
Aunque no se conocen las causas exactas, se sabe que la psoriasis es una enfermedad inflamatoria autoinmune, que tiene su origen en un trastorno del sistema inmunológico. En situaciones normales, este nos protege de infecciones y enfermedades, pero en una enfermedad autoinmune ataca a células y tejidos sanos de nuestro propio cuerpo.
En el caso de la psoriasis, el descontrol del sistema inmunológico provoca que las células de la última capa de la piel, los queratinocitos, crezcan mucho más rápido de lo normal: cada 3-4 días en lugar de cada 28 días, como ocurre con las células de una persona sin psoriasis, dando lugar a las placas psoriásicas.1
La psoriasis puede aparecer a cualquier edad, suele hacerlo con mayor frecuencia en dos momentos de la vida, entre los 20 y los 30 años y entre los 50 y los 60 años.1 Y es mas frecuente en hombres que en mujeres, Puede afectar a cualquier parte de la piel, frecuentemente a las zonas de codos, rodillas, cuero cabelludo, abdomen y espalda. No es raro que produzca afectación de las uñas. Esto se conoce como psoriasis ungueal. Las uñas pueden ser la única zona afectada al principio de la psoriasis.
La psoriasis es una enfermedad que afecta a 100 millones de personas en el mundo2 y en España al 2,3% de la población, esto es aproximadamente un millón de personas.3
Las personas que padecen psoriasis pueden tener mayor riesgo de sufrir otras enfermedades como la diabetes, artritis psoriásica, enfermedades cardiovasculares y depresión, entre otras.
10 aspectos a tener en cuenta sobre la psoriasis
- La psoriasis no es una enfermedad contagiosa ni indica una higiene descuidada, aunque si puede ser hereditaria.
- La psoriasis no sólo la padece el paciente: su entorno personal también se ve afectado por las repercusiones físicas y psicológicas de la enfermedad.
- Además del componente físico, la psoriasis tiene un importante impacto sobre la salud mental, incluso mayor que el de otras enfermedades crónicas.
- La psoriasis es una patología crónica que puede controlarse siguiendo el tratamiento adecuado, mejorando la autoestima y la calidad de vida de forma importante.
- La psoriasis aparece en forma de brotes, con periodos de mejoría entre ellos (lo que se conoce como remisión).
- Existen distintos tipos de psoriasis y un mismo paciente puede padecer cuadros diferentes a lo largo de la evolución de su enfermedad.
- El dermatólogo es el especialista mejor cualificado para decidir cuál es el tratamiento más adecuado para cada paciente. El manejo de la psoriasis siempre es individualizado, ajustándose a las necesidades en cada momento de la enfermedad.
- La psoriasis se debe abordar de forma global, atendiendo no solo a los síntomas de la piel sino también a la afectación en articulaciones, riesgo cardiovascular o repercusión que pueda tener sobre la calidad de vida del paciente.
- Es importante que el médico valore la posibilidad de una artritis psoriásica, por lo que el paciente debe informarle de cualquier indicio como puede ser el dolor de espalda crónico, sobre todo durante la noche y que no desaparece con reposo, dolores en las articulaciones, inflamación de los dedos o de los tendones.
- En el paciente con psoriasis es importante evitar los golpes en la piel, que pueden desencadenar nuevas lesiones y moderar el consumo de alcohol, que puede empeorar la enfermedad.
La psoriasis se produce debido a una combinación de factores genéticos y ambientales. Esto significa que se desarrolla en una persona propensa a tener la enfermedad por los genes que ha heredado de sus padres, pero se necesita un factor desencadenante que ponga en marcha todo el proceso.
Los principales factores desencadenantes de brotes de psoriasis son: 4
- Estrés: muy frecuente y fácilmente controlable por el propio paciente.
- Traumatismos: Un golpe directo sobre la piel puede desencadenar lesiones de psoriasis en la zona afectada. Este efecto se conoce como fenómeno de Koebner y aparece en 1 de cada 4 pacientes. Otros tipos de traumatismos como las quemaduras solares, las cicatrices postoperatorias o las erupciones debidas a medicamentos pueden provocar también la aparición de lesiones de psoriasis.
- Infecciones bacterianas o víricas: pueden inducir o empeorar las lesiones de psoriasis al activar las células del sistema inmunitario.
- Medicamentos: algunos medicamentos pueden contribuir a la aparición de brotes. Por eso es importante informar al médico de toda la medicación que esté tomando el paciente.
- Clima: el frío y los cambios de estación pueden provocar brotes de psoriasis.
- Otros: El alcohol, el tabaco y la obesidad se han relacionado estrechamente con brotes de psoriasis.
Para aliviar el picor los dermatólogos recomiendan tratar la psoriasis a través de:
- Aplicar compresas frías: puede reducir la inflamación y con ello el deseo de rascarse.
- Emplear un linimento con base de mentol o un esteroide tópico: ayuda a calmar el picor hasta que pase el brote.
- Hidratar: la hidratación, en especial después del baño, puede ayudar a aliviar la piel seca que produce picor.
- Tomar un baño templado de avena: esto alivia el picor a algunas personas. Un dermatólogo puede recomendar una preparación adecuada.
- Nunca desprender las lesiones: al igual que el rascado, desprender las lesiones puede ocasionar sangrado, infección y empeorar la psoriasis. Los dermatólogos recomiendan el tratamiento para eliminar la psoriasis y el uso regular de emolientes e hidratantes para suavizar la piel y evitar la sequedad.
- Dar golpecitos en la piel seca en vez de frotarla: frotar o irritar la piel en algún sentido puede hacer que se formen lesiones de psoriasis. Desarrollar el hábito de dar pequeñas palmaditas a la piel seca puede aliviar el problema.
- Utilizar protección solar: aunque la luz solar puede ayudar a tratar la psoriasis, muchos tratamientos pueden hacer a la piel más sensible al sol. Cualquier persona que utilice retinoides sistémicos o tópicos o una terapia PUVA debe proteger su piel del sol. Los pacientes que utilicen retinoides deben aplicarse una protección de 15 FPS unos 20 minutos antes de salir al exterior y vestir ropa protectora. Además, la exposición al sol puede producir quemaduras, que pueden desencadenar la psoriasis.
- Vestir ropa de algodón en contacto con la piel: el algodón es menos propenso que otras fibras a irritar la piel o a producir un exceso de calor.
En Exialoe tenemos varios productos que pueden servir de ayuda y alivio tanto a nivel externo como interno:
Por vía externa se puede utilizar La CREMA EXIOASIS, ya que por la cúrcuma que lleva tiene propiedades antinflamatorias, aunque también le ayuda por ser un excelente regenerador de la piel. Otro producto beneficioso es el GEL 95, que se puede usar solo o mezclándolo con unas gotas de ACEITE DE ARGAN, ya que el Argán, aparte de darle hidratación y regenerar, es un excelente antiséptico para la piel, evitando posibles infecciones y complicaciones. Para la higiene diaria se puede usar el GEL DE CALENDULA que tiene un efecto calmante y protector para la piel.
Y por vía interna es de ayuda el CUMINALOE tanto por su efecto antioxidante que ayudara a bloquear los radicales libres causantes de estos problemas, como por su efecto antiinflamatorio y fortalecedor del sistema inmunitario, además de que por la cúrcuma que posee favorece la regeneración de la piel que está dañada. También están las capsulas de EXIOMEGA 3, que bajan la inflamación de la piel, forman parte de la estructura de la dermis (piel), la mantiene en buen estado y además favorecen el equilibrio hormonal.
Otros productos que pueden ser de ayuda son tambien los comprimidos de VITAMINA C, ya que favorecen la formación de colágeno, y por lo tanto colabora en la regeneración de la piel y el JUGO DE ALOE tanto por ser depurativo, como por favorecer la hidratación de la piel. Desde luego no es necesario usar todos al mismo tiempo, pero son los complementos que ayudaran a proteger y regenerar la piel, aliviando la psoriasis.
Consume Exialoe!!! y tu piel te lo agradecerá.
Fuentes:
1. Menter A, et al. Psoriasis and psoriatic arthritis overview. Am J Manag Care. 2016 Jun;22(8 Suppl):s216-24.
2. WHO_ Global report on psoriasis. Disponible en: http://apps.who.int/iris/bitstream/10665/204417/1/9789241565189_eng.pdf
3. Ferrándiz C, et al. Prevalencia de la psoriasis en España en la era de los agentes biológicos. Actas Dermosilogr. 2014. http://dx.doi.org/10.1016/j.ad.2013.12.008
4. Conejo Mir, et al. Manual de Dermatología. Grupo Aula Médica. 2010
Deja un comentarioDeja una respuesta
Artículos destacados
¿Qué hay detrás de la ‘belleza’? Factores que influyen.
Conoce todos los factores que influyen en la belleza. La belleza no es sólo un concepto físico, sino que también está...Leer más
Mejora tu salud mental ¿cómo influyen los hábitos?
¿Sientes estrés, falta de energía o te falta motivación? Descubre cómo hábitos sencillos como dormir, comer sano y...Leer más
El Poder de las Vitaminas del Grupo B
En este artículo te explicaremos qué son las vitaminas del grupo B, cuáles componen el grupo, sus funciones y si es...Leer más
Tus labios hablan por ti: ¿están recibiendo el cuidado que merecen?
¿Sabías que unos labios cuidados, rosados e hidratados no solo son sinónimo de belleza, sino también de buena salud?...Leer más

















2 Comentarios
Rosa Mª Massip Gonzalez 28/02/2018 Reply
Gracias. Muy interesante Noelia. Yo tambien utilizo estos productos. Y que diferencia, antes no podia dormir de los picores.Noelia Lorenzo Piñeiro 14/02/2018 Reply
¡Muy buen artículo!Sufro de psoriasis en el cuero cabelludo. La aplicación de Gel Aloe 95% y Aceite de Argán me ayuda a calmar y regenerar la zona. También utilizo el tratamiento anticaspa que me regula y calma el cuero cabelludo. Y la ingesta de complementos de calidad como el Jugo de Aloe, Cuminaloe, etc. contribuye a contrarrestar esta afección. Hay que intentar llevar una vida sana y tranquila... ;)